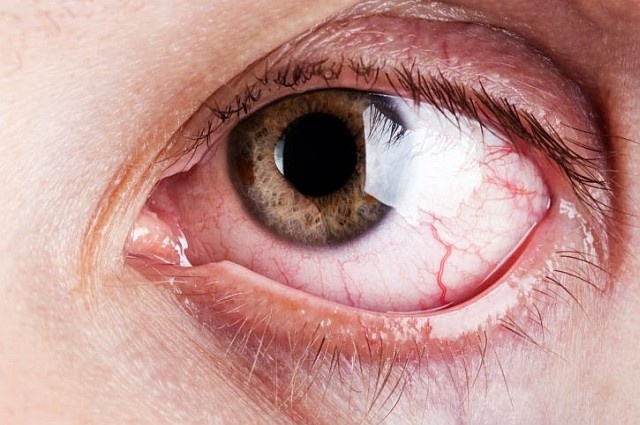
Jaskra to grupa chorób oczu, które prowadzą do uszkodzenia nerwu wzrokowego, co może skutkować utratą widzenia. Nerw wzrokowy jest odpowiedzialny za przekazywanie obrazów z oka do mózgu. Uszkodzenie nerwu wzrokowego w jaskrze związane jest zwykle z podwyższonym ciśnieniem wewnątrzgałkowym (IOP), które może uszkodzić włókna nerwowe, prowadząc do utraty pola widzenia.
Jaskra – przyczyny
Podwyższone ciśnienie wewnątrzgałkowe jest główną przyczyną jaskry. Jest to wynik zablokowania przepływu cieczy wodnistej, płynu wypełniającego przednią część oka. Blokada ta prowadzi do zwiększenia ciśnienia w oku, co może uszkodzić nerw wzrokowy. Istnieją również przypadki jaskry z normalnym ciśnieniem, w których uszkodzenie nerwu wzrokowego zachodzi mimo prawidłowego ciśnienia wewnątrzgałkowego.
Przyczyny jaskry można podzielić na kilka kategorii:
- Czynniki genetyczne – jaskra może być dziedziczna, a ryzyko wystąpienia choroby jest wyższe u osób, których bliscy krewni również ją mają.
- Wiek – ryzyko wystąpienia jaskry zwiększa się z wiekiem, zwłaszcza po 40. roku życia.
- Rasa – jaskra występuje częściej u osób rasy czarnej, a także u Azjatów i Hiszpanów.
- Cukrzyca – osoby z cukrzycą są bardziej narażone na rozwój jaskry.
- Wysokie ciśnienie krwi – nadciśnienie tętnicze może zwiększać ryzyko jaskry.
- Niewydolność serca – osoby z niewydolnością serca mogą być bardziej narażone na jaskrę.
- Leki – niektóre leki, takie jak sterydy, mogą zwiększać ryzyko wystąpienia jaskry.
- Wrodzone wady oka – u niektórych osób urodzeniowych deformacji oka może prowadzić do zwiększenia ryzyka jaskry.
- Urazy oka – urazy oka, szczególnie te, które powodują powstawanie blizn lub krwiaków, mogą prowadzić do zwiększenia ryzyka jaskry.
Rozpoznanie przyczyn jaskry może być trudne, a niekiedy niemożliwe. Lekarze często diagnozują jaskrę na podstawie objawów, wyników badań wzroku oraz oceny stanu nerwu wzrokowego. Zrozumienie przyczyn jaskry może pomóc w opracowaniu skutecznych strategii leczenia i zapobiegania tej chorobie.
Jaskra – objawy
Jaskra często nie daje żadnych wczesnych objawów ani bólu. Dlatego nazywana jest „cichym złodziejem wzroku”. Objawy jaskry rozwijają się powoli i mogą obejmować:
- Utrata widzenia obwodowego (środkowe widzenie może pozostać nienaruszone) – początkowo utrata widzenia może być subtelna i dotyczyć jedynie widzenia obwodowego. W miarę postępu choroby, może jednak rozszerzać się na inne obszary pola widzenia.
- Trudności z adaptacją oka do ciemności – osoby z jaskrą mogą zauważyć, że ich oczy potrzebują więcej czasu na dostosowanie się do zmiany warunków oświetleniowych, szczególnie gdy przechodzą z jasnego światła do ciemności.
- Rozmycie widzenia – jaskra może powodować nieostre widzenie, zwłaszcza w przypadku jaskry z zamkniętym kątem.
- Ból oczu lub głowy – może występować uczucie ciśnienia lub bólu w okolicach oka, zwłaszcza gdy ciśnienie wewnątrzgałkowe jest znacznie podwyższone.
- W zaawansowanych przypadkach utrata ostrości widzenia – w późniejszych etapach jaskry może nastąpić znaczne pogorszenie ostrości widzenia, co może prowadzić do ślepoty, jeśli nie zostanie podjęte leczenie.
Warto zwrócić uwagę, że objawy te mogą być różne w zależności od rodzaju jaskry. W przypadku jaskry z zamkniętym kątem, objawy mogą wystąpić nagle i być bardziej nasilone, obejmując silny ból oczu, zaczerwienienie, wymioty oraz gwałtowne pogorszenie widzenia. W przypadku jaskry z otwartym kątem, objawy mogą rozwijać się powoli i być mniej zauważalne na początku choroby. Dlatego ważne jest regularne badanie wzroku i kontrolowanie ciśnienia wewnątrzgałkowego, aby szybko wykryć i leczyć jaskrę.
Leczenie farmakologiczne jaskry
Leczenie farmakologiczne jaskry polega na obniżaniu ciśnienia wewnątrzgałkowego za pomocą kropli do oczu. Leki, które mogą być stosowane, obejmują:
- Beta-blokery: zmniejszają produkcję cieczy wodnistej, co prowadzi do obniżenia ciśnienia wewnątrzgałkowego. Przykłady beta-blokerów to tymolol, betaksolol i levobunolol.
- Prostaglandyny: zwiększają odpływ cieczy wodnistej poprzez rozluźnienie mięśniówki gładkiej w oku, co prowadzi do obniżenia ciśnienia wewnątrzgałkowego. Przykłady prostaglandyn to latanoprost, tafluprost i bimatoprost.
- Inhibitory anhydrazy węglanowej: zmniejszają produkcję cieczy wodnistej poprzez hamowanie aktywności enzymu anhydrazy węglanowej, co prowadzi do obniżenia ciśnienia wewnątrzgałkowego. Przykłady inhibitorów anhydrazy węglanowej to dorzolamid i brinzolamid.
- Alfa-agoniści: zmniejszają produkcję cieczy wodnistej i zwiększają jej odpływ, co prowadzi do obniżenia ciśnienia wewnątrzgałkowego. Przykłady alfa-agonistów to brimonidyna i apraclonidyna.
Leczenie farmakologiczne jest zwykle pierwszym krokiem w leczeniu jaskry, a leki są dostosowywane indywidualnie do potrzeb pacjenta. Dawkowanie, częstotliwość stosowania oraz ewentualne połączenie różnych leków zależy od rodzaju jaskry, nasilenia objawów oraz odpowiedzi pacjenta na terapię. Warto pamiętać, że regularne stosowanie kropli zgodnie z zaleceniami lekarza oraz systematyczne kontrole wzroku są kluczowe dla skutecznego leczenia jaskry i zapobiegania dalszemu uszkodzeniu nerwu wzrokowego.
Leczenie laserowe jaskry
W przypadku, gdy leczenie farmakologiczne jest niewystarczające, lekarze mogą zastosować leczenie laserowe. Istnieją różne techniki laserowe stosowane w leczeniu jaskry, takie jak:
- Trabekuloplastyka laserowa (TL): Jest to technika stosowana głównie w przypadku jaskry z otwartym kątem przesączania. Podczas tego zabiegu laser jest używany do oddziaływania na siateczkę trabekularną, co prowadzi do zwiększenia przepływu cieczy wodnistej i obniżenia ciśnienia wewnątrzgałkowego. TL jest zazwyczaj bezbolesna i ma niewielkie ryzyko powikłań.
- Irydotomia laserowa (IL): Ta technika jest stosowana w przypadku jaskry z zamkniętym kątem przesączania. Laser tworzy małe otwory w tęczówce, co ułatwia przepływ cieczy wodnistej i zmniejsza ciśnienie wewnątrzgałkowe. IL jest również zazwyczaj bezbolesna i ma niskie ryzyko powikłań.
- Cyklofotokoagulacja (CPC): Jest to technika stosowana głównie w przypadku zaawansowanej jaskry, gdy inne metody leczenia nie przynoszą oczekiwanych rezultatów. Podczas CPC laser jest używany do leczenia ciała rzęskowego, co prowadzi do zmniejszenia produkcji cieczy wodnistej i obniżenia ciśnienia wewnątrzgałkowego. Ten zabieg może być bardziej inwazyjny i wiązać się z większym ryzykiem powikłań w porównaniu z TL i IL.
Wybór metody leczenia laserowego zależy od rodzaju jaskry, stanu pacjenta oraz innych czynników. Leczenie laserowe zwykle polega na zwiększeniu odpływu cieczy wodnistej z oka lub zmniejszeniu jej produkcji, co prowadzi do obniżenia ciśnienia wewnątrzgałkowego. Ważne jest, aby pamiętać, że leczenie laserowe może być tylko jednym z elementów kompleksowego podejścia do leczenia jaskry, a kontrola ciśnienia wewnątrzgałkowego oraz regularne badania wzroku są kluczowe dla utrzymania dobrego stanu zdrowia oczu.
Leczenie operacyjne jaskry
Jeśli leczenie farmakologiczne i laserowe nie przynosi wystarczających rezultatów, lekarze mogą zdecydować się na leczenie operacyjne. Głównym celem operacji jest stworzenie nowej drogi odpływu dla cieczy wodnistej, która z kolei zmniejsza ciśnienie wewnątrzgałkowe. Istnieje kilka typów operacji stosowanych w leczeniu jaskry, w tym:
- Trabekulektomia: Jest to najczęściej stosowany zabieg chirurgiczny w leczeniu jaskry. Podczas trabekulektomii, chirurg tworzy małe okienko w okolicy siateczki trabekularnej, co umożliwia przepływ cieczy wodnistej z przestrzeni między rogówką a tęczówką do przestrzeni pod spojówką. W rezultacie ciśnienie wewnątrzgałkowe obniża się. Zabieg ten wiąże się z pewnym ryzykiem powikłań, takich jak infekcje czy krwotoki.
- Implantacja drenu: Chirurg może zdecydować się na wszczepienie specjalnego drenu, który ułatwia odpływ cieczy wodnistej z oka. Istnieje kilka rodzajów drenów stosowanych w leczeniu jaskry, takich jak dren Ahmeda czy dren Baerveldta. Implantacja drenu może być stosowana zarówno w przypadku jaskry z otwartym, jak i zamkniętym kątem przesączania. Podobnie jak w przypadku trabekulektomii, istnieje ryzyko powikłań związanych z infekcjami czy krwotokami.
- Operacja kanału Schlemma (kanaloplastyka): Jest to mniej inwazyjna alternatywa dla trabekulektomii. Podczas tego zabiegu, chirurg wprowadza mikroskopijny dren do kanału Schlemma, co zwiększa przepływ cieczy wodnistej i zmniejsza ciśnienie wewnątrzgałkowe. Operacja kanału Schlemma jest stosowana głównie w przypadku jaskry z otwartym kątem przesączania i wiąże się z mniejszym ryzykiem powikłań w porównaniu z trabekulektomią.
Wybór metody chirurgicznej zależy od indywidualnych potrzeb pacjenta i rodzaju jaskry. Ważne jest, aby pamiętać, że każda operacja niesie ze sobą ryzyko powikłań, dlatego decyzję o leczeniu operacyjnym należy podjąć po konsultacji z lekarzem specjalistą.
Prewencja jaskry
Chociaż nie ma skutecznego sposobu na całkowite zapobieganie jaskrze, istnieją działania, które można podjąć, aby zmniejszyć ryzyko jej wystąpienia:
- Regularne badania wzroku, zwłaszcza dla osób z grupy ryzyka (powyżej 40. roku życia, z rodzinną historią jaskry, z cukrzycą)
- Utrzymanie zdrowego stylu życia, w tym zdrowa dieta, regularna aktywność fizyczna i unikanie palenia tytoniu
- Ochrona oczu przed urazami, na przykład noszenie okularów ochronnych podczas pracy czy uprawiania sportów
- W przypadku osób z podwyższonym ciśnieniem wewnątrzgałkowym, regularne kontrolowanie ciśnienia i przestrzeganie zaleceń lekarza może pomóc w zapobieganiu rozwojowi jaskry.
Współczesne metody leczenia jaskry pozwalają na skuteczną kontrolę ciśnienia wewnątrzgałkowego i zapobieganie dalszemu postępowaniu choroby. Kluczem do sukcesu jest jednak wczesne wykrycie i ścisłe przestrzeganie zaleceń lekarskich.